2020.05.20
<新型コロナウイルス最新情報>レムデシビルとアビガンの違いは? 日本はPCR検査の数が少ないって本当?

- Kindai Picks編集部
4609 View
これまでの記事では、新型コロナウイルスの実態や季節性インフルエンザとの違いなどを解説しました。
1記事目:<新型コロナウイルス最新情報>ウイルスの正体はどこまで解明されている? 空気感染の可能性は?
2記事目:<新型コロナウイルス最新情報>インフルエンザより死亡者数は少ないのに、これほど警戒される理由は?
今回は、引き続き近畿大学医学部免疫学教室の宮澤教授のお話をもとに、日本の流行状況や治療薬、PCR検査・抗原検査・抗体検査の違いについて詳しくお伝えします。
この記事をシェア

宮澤 正顯(みやざわ まさあき)
医師/医学博士/近畿大学医学部免疫学教室教授/近畿大学大学院医学研究科長
1982年東北大学医学部を卒業。東北大学助手、アメリカ合衆国国立保健研究所(NIH)客員共同研究員、三重大学医学部助教授(生体防御医学講座)を経て、1996年より近畿大学医学部免疫学教室教授。現在、近畿大学遺伝子組換え実験安全主任者、バイオセーフティー委員長、医学部共同研究施設長、大学院医学研究科長などを兼務。死体解剖資格(厚生労働省)を持つ元・病理医で、厚生労働科学研究費エイズ対策研究事業の研究代表者なども務め、2002年にはノバルティス・リウマチ医学賞を受賞している。専門はウイルス感染免疫学。
近畿大学医学部免疫学教室
近畿大学病院
減少傾向にあるものの油断は禁物! 引き続き徹底した感染予防が必要
ーー4月7日、7都道府県に対して緊急事態宣言が発令され、その後対象が全都道府県になり、5月14日には39県で緊急事態宣言が解除されました。まず、最初の緊急事態宣言のタイミングについてはどうお考えですか?
残念ながら遅かったと思います。2月後半から始まっていた新規感染者報告数の増加を、3月で抑え込むチャンスがあったのですが、3月の連休に多くの人が外出したことで感染者が急増したと考えられますから。
ーー確かに、3月20日~22日の連休あたりで少し気がゆるんだように思います。
中国からの「第1波」が収束しかけたように見えた安心感から、3月になって気がゆるんでしまったのでしょう。そこへ、ヨーロッパを旅行された方たちによってウイルスが持ち込まれ、「感染経路不明者」の多い「第2波」として急速に感染が拡大しました。実は、この構図は感染爆発を起こしたニューヨーク州と恐ろしく似ていたのです。
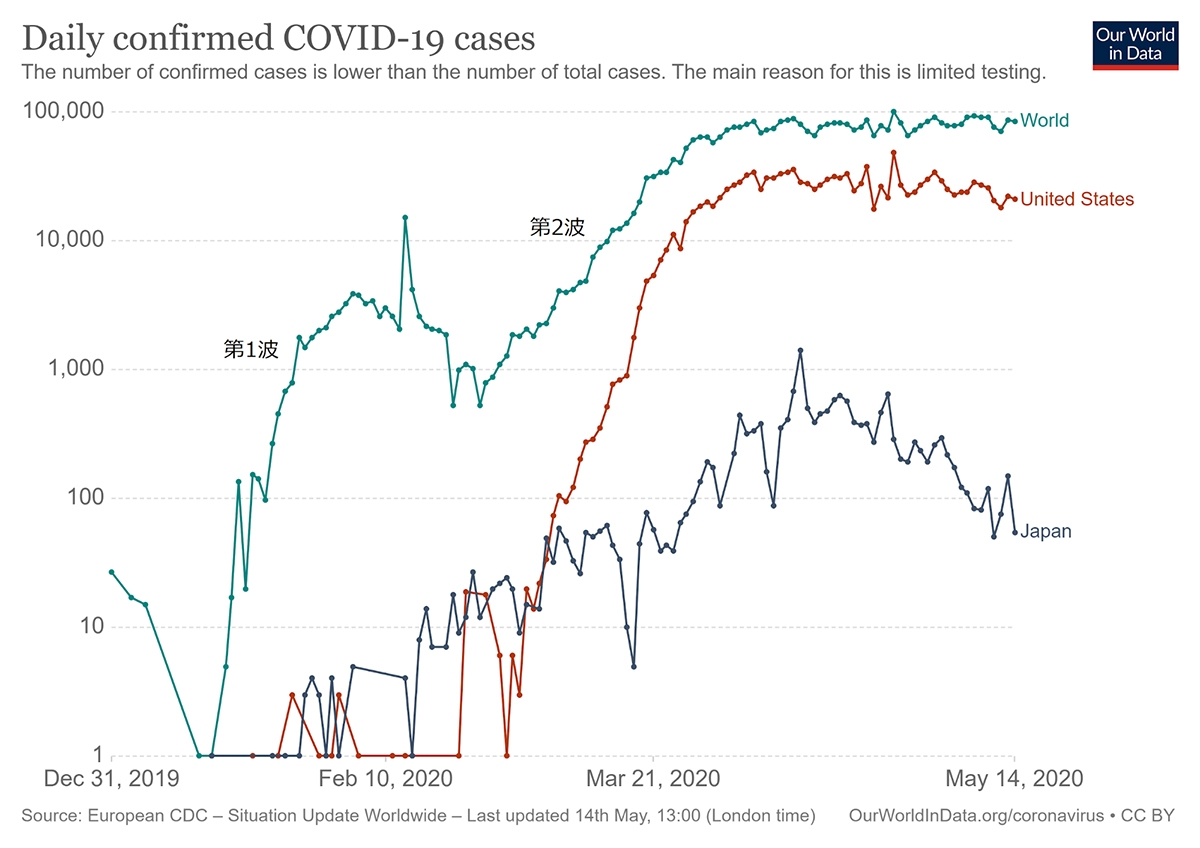
ーー日本もニューヨーク州と同じ状況になる可能性があったのでしょうか?
スピードは違っていましたが、拡大の要因は似ています。ニューヨーク州がある東海岸にはヨーロッパ系移民が多く、もともとアジア系移民が多くてウイルスの持ち込みを警戒していた西海岸に比べ、「中国のウイルス」に対する警戒感が薄かったことも影響したと考えられます。油断しているところにヨーロッパからウイルスが持ち込まれ、あっというまに感染が拡大しました。4月の段階では、日本もどんどん感染が広がる可能性が大いにあったのです。
ーーアメリカの新規感染者報告数は、横ばいの状態が続いていますね。
ええ。3月以降は週に10倍ものペースで報告数が増えていましたが、ニューヨーク州のロックダウン以降は鈍化しています。でも、横ばいと聞くとおさまったように思えるかもしれませんが、そうではなく、感染者数が増え続けていることを意味しています。
また、人口当たりのPCR検査数で見ると、アメリカは感染者数のわりに実施数が少なかったのです。つまり、把握された感染者の背景にいる、把握されていない感染者を見落としている率が高いことが考えられます。
ーー日本のグラフを見ると減少傾向にあるように思えます。
2月以降は、新規感染者報告数が月に10倍になるペースで増えていましたが、緊急事態宣言の翌週あたりから減少に転じていますね。皆さんが外出を自粛された成果だと思います。ただし、下がり方はまだゆるやかです。油断したらまたすぐに増えてしまいますので、引き続き感染リスクを下げる対策を続ける必要があるでしょう。
そして、第2波で広がったウイルスが院内感染や家庭内感染でクラスターを形成している傾向も見られます。外出への配慮だけでなく、徹底した手洗いやマスクの着用、手が触れるものの頻繁な消毒や換気によって、病院内や家庭内での感染を防ぐ努力も必要です。
関連記事:
【新型コロナ】正しい消毒の仕方は?マスクの使い回しはアリ? 気になる疑問を免疫学の先生にぶつけてみた
レムデシビルってどんな薬? アビガンとの違いは?
ーー5月7日、レムデシビルが新型コロナウイルス感染症に対する国内初の治療薬として承認されました。これはどういう薬なのでしょうか?
レムデシビルは、もともとエボラ出血熱の治療薬として開発されたものです。ただ、エボラ出血熱では、回復した患者さんから抗体の遺伝子をとって治療薬(抗体医薬*)に使い、それが非常に有効だったので、そちらの治療のほうが優先されて、実際にはあまり使われていません。
*抗体医薬の関連記事:
がんもリウマチも「治る」時代へ――治療の常識をくつがえす抗体医薬の衝撃
なぜ今回注目されたかというと、もともとSARSコロナウイルスやMERSコロナウイルスが流行したときに、試験管内ですがウイルスの増殖を抑える効果が確認されていたのです。それで、今回の新型コロナウイルスにも効くのではないかということで検討され、通常よりも早期の承認が可能となる「特例承認制度」が適用されました。
ーー日本ではファビピラビル(商品名:アビガン)のほうが先に話題になったように思います。
アビガンも、レムデシビルに続いて承認されるといわれていますね。アビガンは一般には流通しておらず、新型インフルエンザの流行に備えて備蓄されている薬です。新型インフルエンザの治療薬としてはすでに条件付き承認されているので、新型コロナウイルスへの適応拡大が現在検討されていて、国内で観察研究として患者さんへの投与も行われています。
コロナウイルスは細胞に侵入して自分のコピーを作らせることで増殖しているのですが、どちらの薬も遺伝子のコピーを阻害する「抗ウイルス薬」に該当します。
ーー1記事目で、ウイルスは自分で増殖できないので、いわゆる“コピー工場”で自分のコピーを作らせているとのお話がありました。実際にどのようにしてコピーを阻害するのでしょうか?
1記事目:
<新型コロナウイルス最新情報>ウイルスの正体はどこまで解明されている? 空気感染の可能性は?
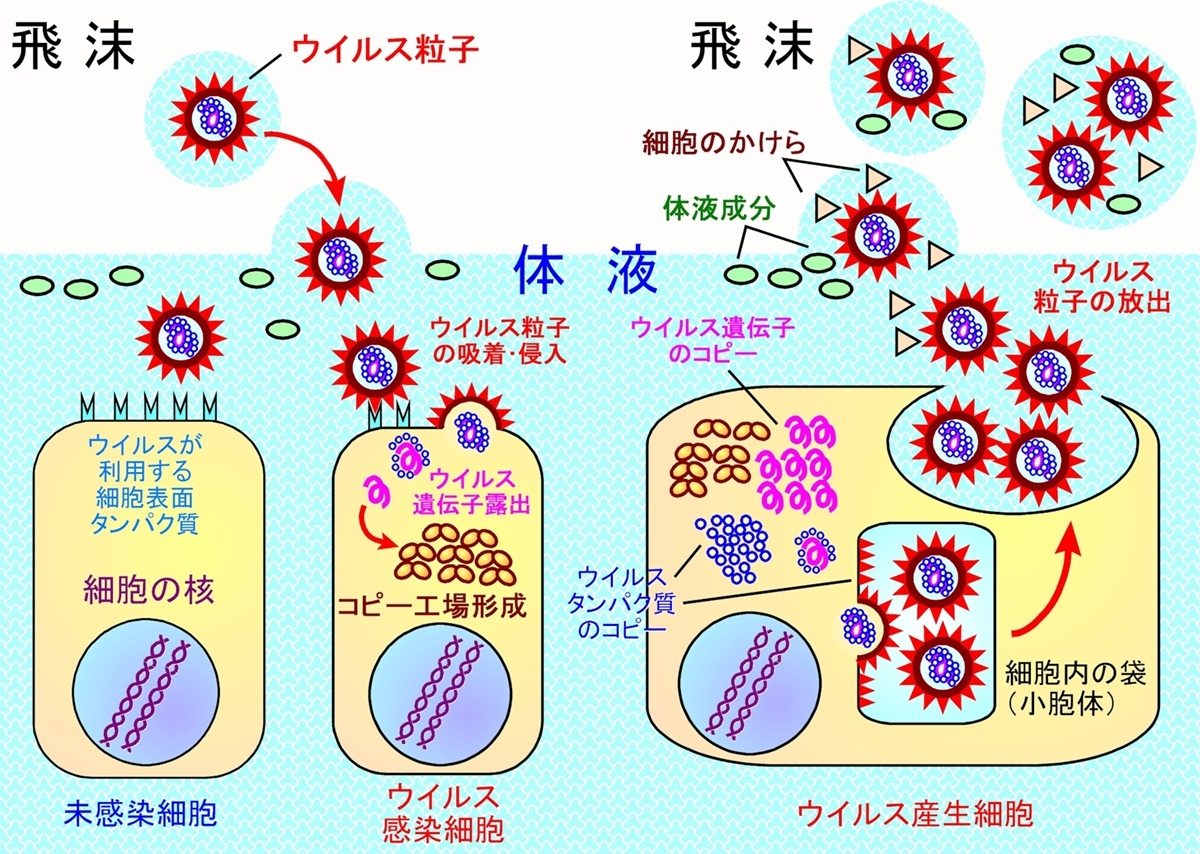
© 近畿大学医学部免疫学教室 宮澤正顯教授
まず、ウイルスはDNAウイルスとRNAウイルスに大きく分けられ、新型コロナウイルスはRNAウイルスに該当します。
ウイルス増殖のためにRNAを鋳型にしてコピーを作るのですが、その過程でレムデシビルやアビガンがRNAのもととなる物質に代わって取り込まれるんですね。そうすると、途中でおかしなものが入ってしまったということでコピーが作れなくなります。そんなふうにして、ウイルス遺伝子のコピーを邪魔する薬です。
ーー2つの薬に違いはあるのでしょうか?
基本的には同じような働き方をします。ただ、新型コロナウイルスはとても巧妙なウイルスで、コピーの途中で間違いがあったら修正する働きを持っています。レムデシビルの場合は、その修正にも抵抗することができるという特徴があります。あと、レムデシビルは注射薬ですが、アビガンは経口薬ですね。
日本ではPCR検査の数が足りていないって本当?
ーー日本のPCR検査の数は足りていないのではないか、海外と比べて少ないのではないかという指摘もありますが、実際はどうなのでしょうか?
ほかの国と比べて少ないといわれていますが、PCR検査の数自体は実はかなり増えています。また、病院などで迅速に検査を行う体制も整ってきています。
日本では感染の疑いがある方を集中的に検査しているのですが、今後の出口戦略ではその周辺の方、感染が広がっているかもしれない方たちをどこまで検査できているかが重要です。日本は、検査で陽性と出た方の人口当たりの数に比べ、検査をしている数が少ないほうです。おそらく、把握されていない感染者数がかなり多いと思われます。イギリスもその割合が低かったのですが、出口戦略に合わせて急速に増やしています。
ーーその一方で、PCR検査は手間や技術が必要な検査法だという話も聞きます。
そうですね。PCR検査は決して簡単にできるものではありません。PCR検査を扱うことができる技師の数も限られています。取り扱いの難しさについてご説明しましょう。
先ほどの図にもあったように、感染細胞から出たウイルス粒子は、体液に含まれるタンパク質や細胞のかけらなどに取り囲まれています。PCR検査では、ウイルス粒子を溶かして中のウイルス遺伝子を取り出して増やすのですが、ウイルス粒子を溶かすと、周りにある体液のタンパク質や細胞のかけらがウイルス遺伝子と接触してしまいます。
コロナウイルスの遺伝子を構成しているのは一本鎖のRNAという分子で、ヒトの体液や細胞の中には、このRNAを分解する酵素がうじゃうじゃ含まれているんですね。検体に含まれるコロナウイルスのRNAはもともと少ないのに、検体中にはそれを壊すような酵素がたっぷり入っているのです。
もちろん、RNAを分解する酵素を抑制するような薬を一緒に入れたりもしますが、検査がそんなに簡単なものではないことがおわかりいただけるのではないでしょうか。私たち研究者がRNAを扱うときも、検体が入った試験管に息がかからないように常に細心の注意を払っています。
ーー抗原検査や抗体検査も注目されていますが、どのような違いがありますか?
PCR検査も抗原検査も、その検体の中にウイルスがいるかどうかを調べるものです。それをウイルスの遺伝子で調べるのがPCR検査で、ウイルスのタンパク質があるかどうかで調べるのが抗原検査であり、インフルエンザの迅速検査は抗原検査に該当します。

面倒な機械を必要とせず、すぐに検査結果がわかるのは抗原検査のメリットです。ただ、ウイルスが増えるとき、通常はまず遺伝子が増えてからタンパク質ができるので、原理的には遺伝子を検出するPCR検査のほうが早い段階で感染を確認できます。また、抗原検査ではウイルスのタンパク質にくっつく抗体が使われるのですが、どんな抗体を用いるかによって陽性や陰性を正しく判定できる確率が変わります。
PCR検査も抗原検査も、検体をきちんと採取できなければ検査結果が変わってしまいますし、肺の奥のほうでウイルスが増えていて鼻や喉にウイルスがあまり出ていない患者さんを見逃してしまう可能性もあります。
ーーでは、抗体検査はどのような検査法なのでしょうか?
PCR検査や抗原検査はいま感染しているかどうかを調べ、抗体検査は過去に感染していたかどうかを調べるものです。インフルエンザと比較しながらご説明しましょう。
次の図は、インフルエンザウイルスの感染経過を模式化したものです※1※2※3。あくまでも「模式図」ですので、横軸の日数は絶対的な数値ではなく個々の例によって前後します。その下の図は新型コロナウイルス感染症の発症経過(例)です※4※5※6。
2つの図を比べてみると、新型コロナウイルスはインフルエンザウイルスよりウイルスのコピーが遅く、感染から症状が出るまでの潜伏期が長いことがわかります。
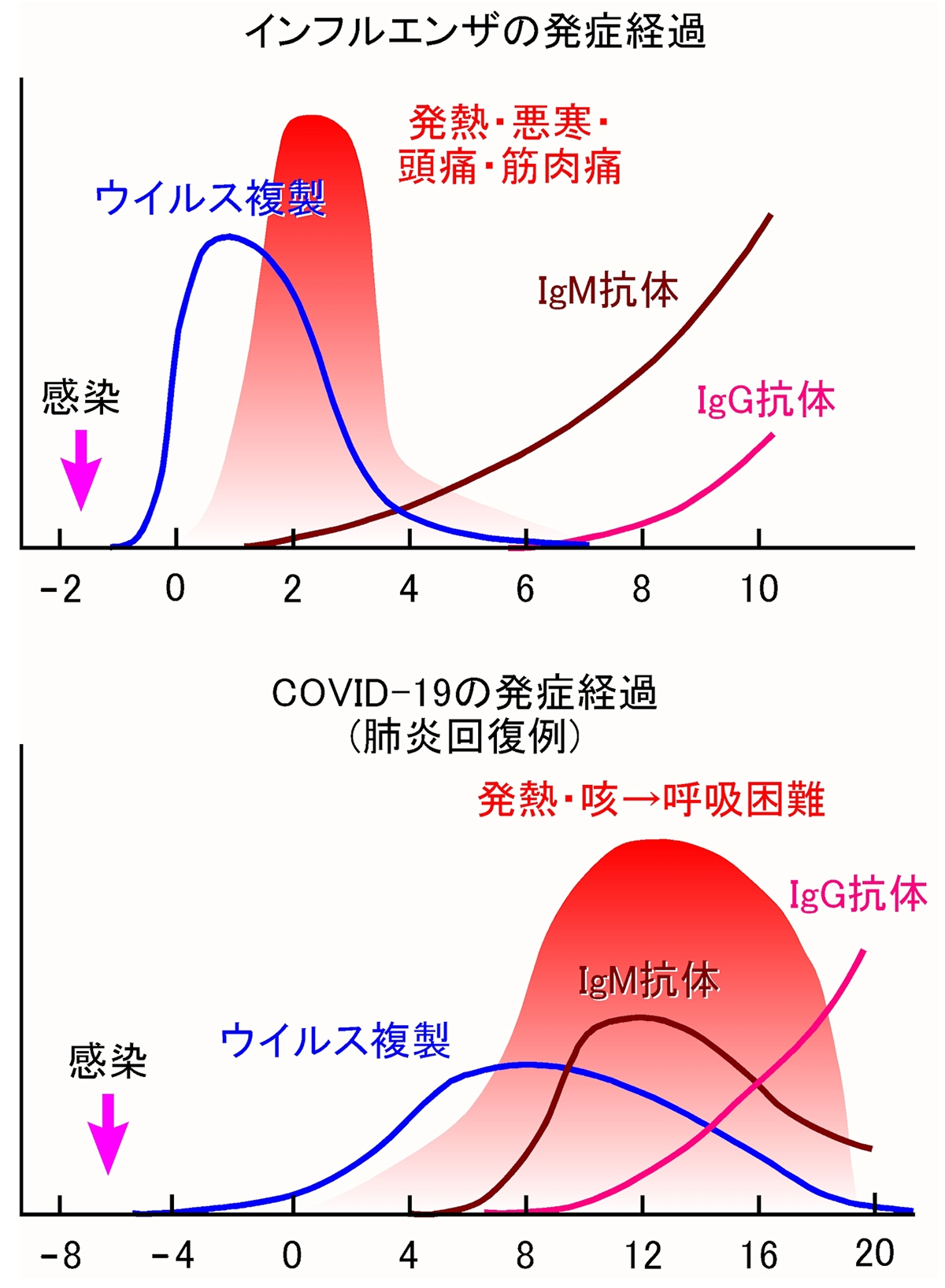
© 近畿大学医学部免疫学教室 宮澤正顯教授
インフルエンザは経過が速いので、血液中に抗体が検出できる頃にはもうウイルスの増殖は下火になり、症状も軽快しています。
新型コロナウイルスでIgM抗体が作られはじめるのは、症状が出てから1週間ほど過ぎてから、IgG抗体ができはじめるのは症状が出てから2週間ほど過ぎてからになります(症例によって異なります)。抗体は、ある程度の濃度にならないと検出できないので、実際に検査で引っかかるのは、さらに後になってからです。
つまり、抗体検査は、検査そのものはPCR検査に比べてずっと簡単なのですが、原理的に「検査が陽性になるまで、症状が出てから1週間以上待たなければいけない」のです。
ーー体内に抗体があれば、また感染することはなくなるのでしょうか?
抗体の存在は、必ずしも「再び感染しない」ことを意味するわけではありません。新型コロナウイルスのような呼吸器系の粘膜から感染するウイルスの場合、本当は粘液の中に出てくる抗体(IgA抗体)でなければ、ウイルスの侵入を防ぐのに有効でない可能性があります。
ただし、抗体ができて、特にIgG抗体になっている場合には、同時にTリンパ球も活性化しているはずなので、活性化したTリンパ球がウイルス感染細胞を破壊している可能性が考えられます。Tリンパ球のメモリーができれば、次の感染に対して迅速にウイルス感染を排除することに有効でしょう。
最近の論文※7では、感染から回復した方の体内において、ウイルス感染細胞の排除に働くようなTリンパ球が活性化していること、そして、ウイルスタンパク質を認識するようなTリンパ球の活性化と抗体の産生が、相関関係にあることが示されています。
ーー抗体検査については、厚生労働省が6月に1万人規模の抗体検査を実施する方針を明らかにしています。
そうですね。感染の広がりを把握できるのではないかと期待されていますが、そのためには対象者をどのように選ぶかを十分に考える必要があります。病院の外来患者さんだと、感染者との接触機会が多く、普段病院に来ない方たちより陽性率が高く出る可能性があります。
そして、抗体検査の精度も課題のひとつです。検査キットによっては、感染していないのに陽性になる「偽陽性」が出ることが指摘されていて、まだ新型コロナウイルスが蔓延していない時期の保存検体を検査しても、少数ながら陽性反応が出る場合もあると報告されています。また、検査時期によっては、感染しているのに陰性反応が出てしまう「偽陰性」が多くなるとの指摘もあります。
1万人規模の抗体検査では、抗体の有無だけでなく抗体の量も測定して詳しく検査するようですし、これからの動きに注目したいところです。
※1 Paules, C. & Subbarao, K. Lancet 390:697-708, 2017.
※2 Qiu, C. et al. PLoS One 6:e22603, 2011.
※3 Memoli, M.J. et al. Clin. Infec. Dis. 58:214-224, 2014.
※4 Zhou, F. et al. Lancet March 11, 2020: doi 10.1016/S0140-6736(20)30566-3
※5 Pan, X. et al. Lancet Infec. Dis. February 19, 2020: doi 10.1016/S1473-3099(20)30114-6
※6 Zhou, P. et al. Nature 579:270–273, 2020.
※7 Griffoni et al. Cell (2020), doi: https://doi.org/10.1016/j.cell.2020.05.015.
(終わり)
(1記事目を見る)
<新型コロナウイルス最新情報>ウイルスの正体はどこまで解明されている? 空気感染の可能性は?
(2記事目を見る)
<新型コロナウイルス最新情報>インフルエンザより死亡者数は少ないのに、これほど警戒される理由は?
文:藤田幸恵
企画・編集:人間編集部
この記事をシェア
ランキング
新着記事
ランキング
1
【関西在住者に聞いた】今後発展していきそうな「関関同立・産近甲龍」の大学ランキング! 第1位は「近畿大学」
ねとらぼ | 2026.06.05
235 View
2
堺市に移転した新近大病院。日本初導入の最先端医療設備と24時間体制の救命医療拠点を備えた「おおさかメディカルキャンパス」に潜入
Kindai Picks編集部 | 2025.11.01
68067 View
3
AI時代、企業が最後に見るのは「人間力」。近大OBでNVIDIA日本代表の大崎真孝氏が語る“就職活動の正解”のつくり方
Kindai Picks編集部 | 2026.05.25
7201 View
4
近大生が経営するラーメン店「近大をすすらんか。」売上2千万円、1年目で海外出店も 学生が飲食店起業に挑戦しやすい仕組みとは
PRESIDENT ONLINE | 2026.06.01
304 View
5
ハグの効果とは!? 日本と海外の挨拶の違いと、幸せホルモンが出る仕組みを検証
Kindai Picks編集部 | 2025.03.31
20496 View
新着記事
ADHDは要注意!無限に時間を溶かす「ショート動画」の中毒性…インスタやTikTokに依存する若者の現状と脳科学者が教える対策
Kindai Picks編集部 | 2026.06.08
16 View
近畿大、CNT効率よく成長させる触媒開発
日刊工業新聞 | 2026.06.08
6 View
【関西在住者に聞いた】今後発展していきそうな「関関同立・産近甲龍」の大学ランキング! 第1位は「近畿大学」
ねとらぼ | 2026.06.05
235 View
近大など、肺がん治療薬の効果予測 腫瘍微小環境を解析
日刊工業新聞 | 2026.06.04
17 View
近大生が経営するラーメン店「近大をすすらんか。」売上2千万円、1年目で海外出店も 学生が飲食店起業に挑戦しやすい仕組みとは
PRESIDENT ONLINE | 2026.06.01
304 View











