2020.12.25
冬のコロナ&インフルエンザ対策。同時流行はないって本当?ワクチンの開発状況は?

- Kindai Picks編集部
2808 View
日本国内で新型コロナウイルスの感染者数が大きく増加する一方で、インフルエンザの罹患者数は激減しています。とはいえ、例年なら年末年始の休暇で都道府県をまたぐ移動が増える時期でもあり、今後インフルエンザが全国で流行する可能性も否定できません。そこで今回は、近畿大学医学部教授であり感染対策室室長の吉田耕一郎先生のお話をもとに、新型コロナの最新情報を踏まえつつ、インフルエンザを含めた冬の感染症対策についてお伝えします。
この記事をシェア

吉田耕一郎(よしだ こういちろう)
医師/博士(医学)/近畿大学医学部教授/感染対策室室長
専門:感染症、深在性真菌症、院内感染対策
感染症の診断と治療、特に真菌による感染症を研究。抗菌薬耐性菌対策など、院内感染対策についても実践。
近畿大学医学部内科学教室 呼吸器・アレルギー内科部門
近畿大学病院
インフルエンザは去年の約750分の1に激減! 流行しない理由は?
インフルエンザの流行状況(定点当たり報告数)
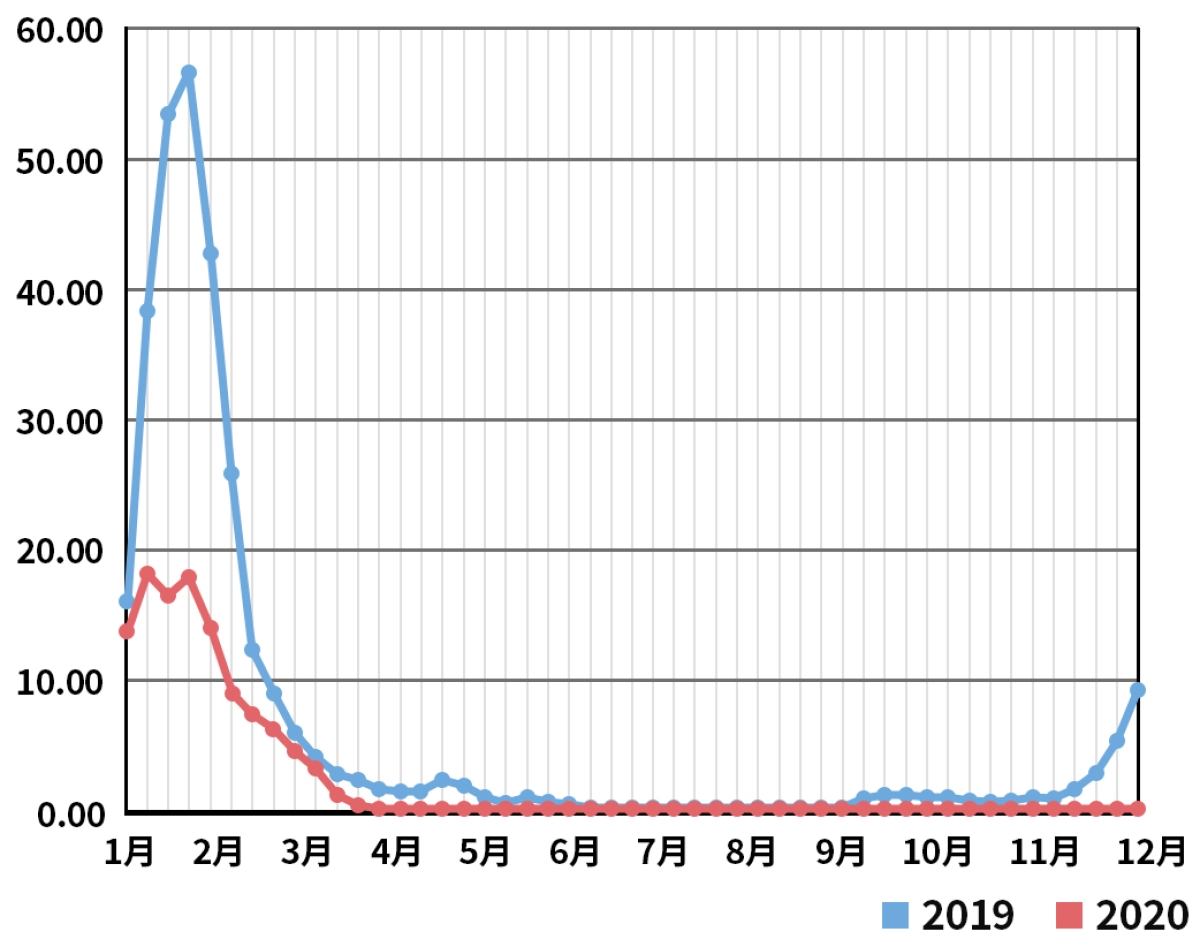
――まず、インフルエンザの発生状況についてお聞かせください。厚生労働省の発表によると、2020年49週(11月30日~12月6日)の定点当たりの報告数は63件とのこと。対して、去年の同時期の報告数は47,200件と、今年は激減していることがわかります。これには、どんな理由が考えられますか?
まずは、マスクの着用や手洗い、消毒、移動の制限など、コロナ禍で感染対策が徹底されたことがあげられます。ほかの国との往来が大きく減ったことも影響しているかもしれません。ただ、例年であれば、南半球は日本の夏にあたる時期にインフルエンザの患者数が急増しますが、例えばオーストラリアでは今年の患者数が明らかに少なくなっています。
また、ウイルス干渉が起こっている可能性も指摘されています。
――ウイルス干渉とは、どのようなものですか?
簡単にいうと、ひとつの細胞が、あるウイルスに感染した場合、ほかのウイルスに感染しにくくなる現象のことです。はっきりしたことはわかっていませんが、もし新型コロナウイルスとインフルエンザウイルスとの間にウイルス干渉があるなら、同時流行の可能性は低くなるかもしれませんね。

――そもそも、新型コロナとインフルエンザにはどのような違いがあるのでしょうか?
発熱や咳、関節痛、倦怠感、下痢など、共通してみられる症状もありますが、息切れや味覚・嗅覚障害の有無、潜伏期間の長さ、無症状感染の割合などには違いがあります。日本感染症学会は、両者の違いについて以下のようにまとめています。
インフルエンザとCOVID-19の相違※1
| インフルエンザ | COVID-19(新型コロナ) | |
|---|---|---|
| 症状の有無 | ワクチン接種の有無などにより程度の差があるものの、しばしば⾼熱を呈する | 発熱に加えて、味覚障害・嗅覚障害を伴うことがある |
| 潜伏期間 | 1~2 ⽇ | 1〜14 ⽇(平均 5.6 ⽇) |
| 無症状感染 | 10% 無症状患者では、ウイルス量は少ない | 数%〜60% 無症状患者でも、ウイルス量は多く、感染⼒が強い |
| ウイルス排出期間 | 5~10 ⽇(多くは 5~6 ⽇) | 遺伝⼦は⻑期間検出するものの、感染⼒があるウイルス排出期間は10 ⽇以内 |
| ウイルス排出のピーク | 発病後 2、3 ⽇後 | 発症日 |
| 重症度 | 多くは軽症~中等症 | 重症になりうる |
| 致死率 | 0.1%以下 | 3~4% |
| ワクチン | 使⽤可能だが、季節ごとに有効性は異なる | 開発中であるものの、現時点では有効なワクチンは存在しない |
| 治療 | オセルタミビル、ザナミビル、ペラミビル、ラニナミビル、バロキサビル マルボキシル | 軽症例については、確⽴された治療薬はなく、 多くの薬剤が臨床治験中 |
| ARDS※2の合併 | 少ない | しばしばみられる |
※2 ARDS:Acute Respiratory Distress Syndromeの略で、急性呼吸窮迫症候群のこと。肺炎や敗血症などが原因となって重症の呼吸不全が起こる。
新型コロナとインフルエンザの同時検査は可能? 陽性時はどうする?
――まだ流行していないとはいえ、冬はインフルエンザの感染リスクが高い時期です。新型コロナとあわせてインフルエンザの検査もする必要性が出てくるかと思います。
そうですね。早い段階で適切に治療するためにも、新型コロナとインフルエンザ、両方の検査を行う必要があると思います。厚生労働省も、2020年11月11日に、新型コロナウイルスとインフルエンザウイルスを同時に判定するPCR検査の保険適用を決定しています。この検査には唾液が用いられます。
ただ、これまで一般診療で用いられてきたインフルエンザの検査に、PCR検査装置は必要ありません。ですので、PCR検査の体制が整っていない医療機関では、外部の検査機関に判定を依頼する必要が出てきます。
そうなると、通常ならすぐわかるはずのインフルエンザウイルスの判定に時間がかかり、そのぶん治療が遅れてしまいます。流行状況や医療機関の体制によって、どういった検査方法を用いるか判断する必要があるでしょう。
――通常のインフルエンザの検査は、細長い綿棒のようなものを鼻に入れますよね。
そうです。ただ、あの検査キットだけでインフルエンザを診断するわけではありません。昨年の記事(「インフルエンザ早期流行で昨年の5.6倍の患者数!南半球との関係は?耐性ウイルスの影響は?」)で検査方法や風邪との違いなど、インフルエンザについてくわしく説明していますので参考にしてください。
――新型コロナの患者数が、都市部を中心に急増しています。もし、いま熱が出たら、どこに相談すればいいのでしょうか?
新型コロナに感染していた場合、不用意に医療機関を受診すると、そこで感染を広げてしまうおそれがあります。発熱など、新型コロナが疑われる症状がある場合は、まずはかかりつけ医のような身近な医療機関に電話で相談してください。
土日祝日、夜間、早朝など医療機関の診療時間外に相談が必要な場合は、厚生労働省が公開している「新型コロナウイルスに関する帰国者・接触者相談センター」のページにある各都道府県をクリックし、そこで案内されている相談センターなどに連絡するといいでしょう。
――もし新型コロナで陽性だった場合、どうすればいいですか?
基本的には、医師が入院の必要があると判断した場合は入院となりますし、その必要がない場合は、保健所の指導で宿泊療養施設や自宅で療養することになります。自宅で療養する場合は、家庭内での感染に気を配る必要がありますね。

――家族が新型コロナに感染した場合、家庭ではどのような対策をとればいいのでしょうか?
同居する家族間では、どうしても感染リスクが高くなります。家庭内での感染を少しでも防ぐため、厚生労働省がウェブサイト上で注意事項を公開しているので、参考にしてください。なお、これらの方法は、新型コロナだけでなくインフルエンザや風邪の家庭内感染対策としても有効です。
新型コロナウイルスの感染が疑われる人がいる場合の家庭内での注意事項(日本環境感染学会とりまとめ)※3
2. 感染者の世話をする人は、できるだけ限られた方(一人が望ましい)にする
3. できるだけ全員がマスクを使用する
4. 小まめにうがい・手洗いをする
5. 日中はできるだけ換気をする
6. 取っ手、ノブなどの共用する部分を消毒する
7. 汚れたリネン、衣服を洗濯する
8. ゴミは密閉して捨てる
イギリスの変異株は本当に感染しやすい? ワクチンの開発状況は?
――イギリスにおいて、これまでの新型コロナウイルスと比べ、強い感染力を持つ変異株が検出されたとの報道があります。
まだ調査が進められている段階ですし、はっきりしたことはいえませんが、感染性が高くなっているという報告もありますね。そうなると、感染蔓延のコントロールが難しくなる可能性は出てくると思います。
――日本国内でも変異株に警戒する必要はあるのでしょうか?
国立感染症研究所の第1報(2020年12月22日)によると、イギリス以外でもデンマーク(9例)、オランダ(1例)、ベルギー(4例)、オーストラリア(1例)、イタリア(メディア情報)で確認されているようです。日本にも入ってきている、あるいはこれから入ってくる可能性は否定できません。海外からの変異株の持ち込みを阻止するために、いっそう厳しい入国制限などの水際対策が重要になると思います。
ただ、変異株であっても、個人としてできることは変わりません。感染を防ぎ、周囲に広げない対策を続けることが大切です。
――新型コロナウイルスに感染した後、再び感染することはあるのでしょうか?
再感染の報告はあります。多くは再感染時の症状は軽いようですが、なかには最初に感染したときより症状が重く、入院が必要になった人もいます。
――新型コロナウイルスの抗体は、どの程度維持されるのでしょうか?
2020年12月2日に横浜市立大学の研究グループが行った発表では、新型コロナの回復者が半年後に中和抗体を保有している率は98%だったことが報告されています。中和抗体の保有率が高いほど、感染のリスクは下がります。
ただ、その一方でイギリスの大学であるインペリアル・カレッジ・ロンドンの大規模調査では、感染で抗体ができても、数カ月でその効果を失うおそれがあるという結果が出ています。新型コロナウイルスの抗体がどのくらいの期間保たれるのかは、まだ不明な部分があり、さらなる研究が待たれます。
――ワクチンの開発は、いまどのような状況なのでしょうか?

ワクチンについても、さまざまな情報が飛び交っていますね。一般の方向けに、厚生労働省が「新型コロナウイルス感染症のワクチンについて」というページでワクチンの情報を公開しているので、そちらを参考にするといいと思います。ワクチン開発の進捗状況も確認できます。
――あるワクチンに「95%の有効性があった」という報告を耳にしましたが、実際のところ、ワクチンにはどの程度の効果が期待できるのでしょうか?
それは、アメリカのファイザー社とドイツのビオンテック社が行ったワクチンの、第3相臨床試験の最終分析結果ですね。第3相臨床試験は、ワクチン開発の過程のなかでも大規模な試験です。この試験でも、約4万3,000人の方が対象になっています。
そのうち新型コロナウイルスに感染したのが170例で、ワクチンを接種していたのが8例、接種していないのが162例。つまり、95%の有効性とは「感染するリスクが95%減る」ことを意味しています。
対象者が全員同じ環境で過ごしたわけではありませんし、状況によってリスクは変動するでしょうが、期待を持てる結果だとは思います。アメリカやイギリス、カナダなどでは高齢者や医療・介護従事者を中心に接種が始まっていますし、日本でも臨床試験が進められています。このワクチン以外にも、国内外でワクチンの開発・研究が行われていますが、本来ならもっと時間がかかるものをかなり速いスピードで進めていますので、慎重に動向をみていきたいところです。
結局、マスクはどれがいい? 寒い冬におすすめの換気方法は?
――マスクの選択肢が増えて、どれを選べばいいのか迷うことがあります。
マスクの着用は大原則ですね。近くに人がいる場所では、不織布マスクを使うほうがいいでしょう。理化学研究所、神戸大学、豊橋技術科学大学の研究チームがスーパーコンピューター「富岳」を使って行ったシミュレーションでは、次の表のような結果が報告されています。
マスクの種類による効果の違い※4
| マスクなし | 不織布マスク | 布マスク | ウレタンマスク | |
|---|---|---|---|---|
| 吐き出し飛沫量 | 100% | 20% | 18~34% | 50%※5 |
| 吸い込み飛沫量 | 100% | 30% | 55~65%※5 | 60~70%※5 |
※5 豊橋技術科学大学による実験値
――マスク着用のほかに注意したいことはありますか?
3密など感染リスクの高い場所を避けることと、正しいタイミングでの手洗いや消毒ですね。電車のつり革やエスカレーターの手すり、トイレのドアノブ、エレベーターのボタンなど、いろんな人が接触しやすいものに触れた直後に目や鼻、口を触ると、感染リスクが高くなるので注意してください。こまめな換気も大切です。
――冬は窓を開けると寒いので、つい換気の回数が減ってしまいます。
室温の低下が気になるときは、2段階換気という方法で換気するといいですよ。人がいる部屋の窓をいきなり開けるのではなく、人がいない部屋の窓を開けて外気を取り入れ、廊下を経由させてその空気を人がいる部屋へ取り込む方法です。
2段階換気の例※6
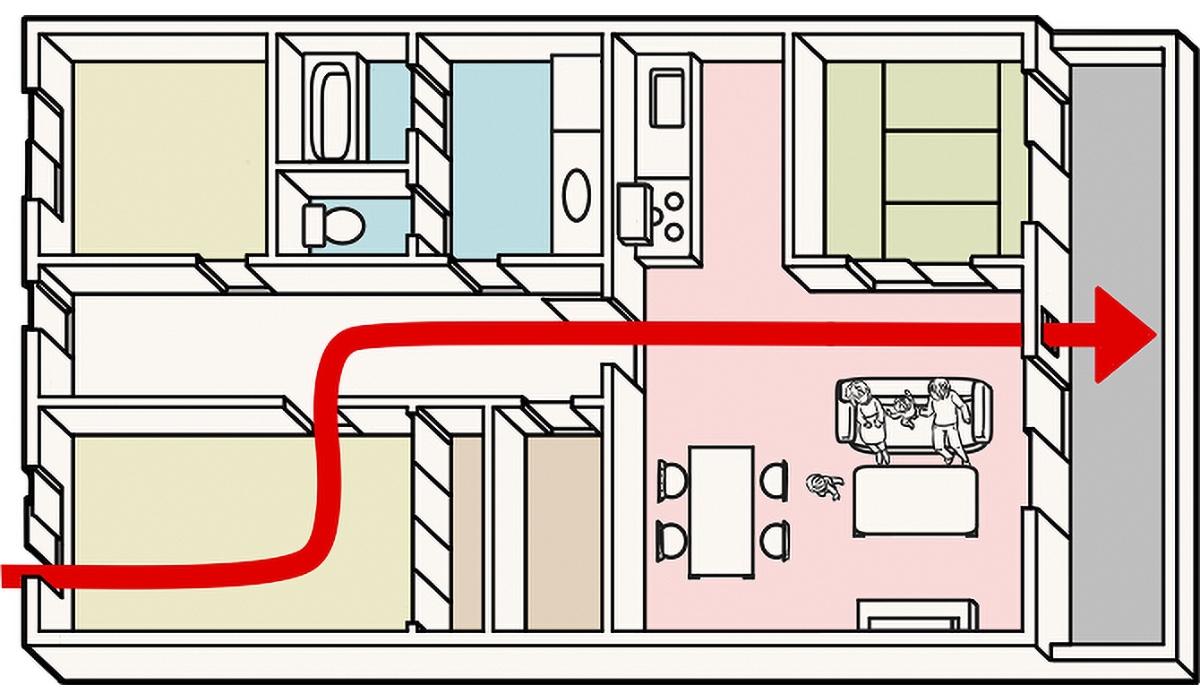
※6 厚生労働省「新型コロナウイルスに関するQ&A(一般の方向け)」より引用
窓を開けた自然換気の目安は1時間に10分程度ですが、1時間に1回10分開けるより、1時間に5分ずつ、2回窓を開けるほうが換気の効果は上がるといわれています。あとは、24時間換気システムが設置されているのに、寒いからと給気口を閉じると効果が下がるので注意しましょう。
また、湿度が下がると小さな飛沫が空気中に漂いやすくなります。加湿器などを利用して、室内の湿度を40%以上に保つことも大切です。
――年明けを控えたいま、気を付けたいことはありますか?
例年であれば、年末年始は忘年会や新年会など大人数で集まる機会が増え、帰省や旅行で移動することも多い時期です。コロナ禍でそうした機会は大きく減るとは思いますが、「せっかくの冬休みだし」とみんなの気が緩むと、感染拡大の抑制は難しくなります。診療を休む医療機関も多いでしょうし、いつも以上に気を引き締める必要がありますね。
基本となるのは、一人ひとりの感染予防策です。「今日だけは大丈夫だろう」と油断することなく、感染リスクの高い場所に出かけるのは控え、マスクの着用や手洗い、消毒など、個人としての感染予防策を引き続き徹底して行いましょう。
取材・文:藤田 幸恵
企画・編集:人間編集部
この記事をシェア











