2020.06.09
耳鳴りがずっと残る? ストレスとの関連は? 突発性難聴は1週間以内の早期治療が肝心

- Kindai Picks編集部
16540 View
新型コロナウイルス感染症の影響を受け、日常生活が大きく変化するなか、心身への負担との関わりをもつ病気への関心が高まっています。ある日突然発症する「突発性難聴」もそのひとつ。ストレスや疲れに関係するとの話も聞きますが、はたして発症の引き金となることはあるのでしょうか? そこで今回は、近畿大学医学部主任教授であり耳鼻咽喉科専門医の土井勝美先生に、突発性難聴の原因や症状、治療法などについて詳しくお聞きしました。
この記事をシェア

土井 勝美(どい かつみ)
医師/博士(医学)/近畿大学医学部主任教授(耳鼻咽喉科学教室)/近畿大学病院耳鼻咽喉科診療部長
1981年山口大学医学部卒業、1990年大阪大学大学院医学研究科修了。1990年米国国立予防衛生研究所客員研究員、1995年大阪大学医学部講師、2000年大阪大学大学院医学系研究科准教授・副科長、2005年大阪大学大学院医学研究科病院教授などを経て2010年より現職。耳鼻咽喉科専門医。
近畿大学医学部耳鼻咽喉科学教室
近畿大学病院
突発性難聴は誰にでも起こりうる病気
――突発性難聴は片耳にだけ起こる病気と聞きました。具体的にどんな症状が出るのでしょうか?

まれに両耳に起こることもありますが、ほとんどのケースで片耳に発症します。メニエール病のように発作を繰り返すことはありません。なんの前触れもなく、会話が聞き取れない、電話の音が聞こえないといった聞こえにくさが生じます。
そうした難聴の前後に、耳鳴りやめまい、耳閉感(耳が詰まった感じ)、吐き気、特定の音が響く感じがするなどの症状が出ることもあります。なかでも、めまいを伴う場合は、耳の奥のほうまで重い障害が出ていることになりますので、早く治療しなければなりません。後遺症が残る可能性が高くなってしまいます。
――聞こえにくさとは、どんな状態を指すのでしょうか?
突発性難聴では多くの場合、高度難聴が起こります。高度難聴になると、かなり大きな声を出すか、補聴器がなければ会話を聞き取ることができません。
難聴のレベル ( )内は平均聴力レベル
・中等度難聴(40~69デシベル):普通の会話が聞こえにくい。
・高度難聴(70~89デシベル) :かなり大きな声を出すか、補聴器をつけなければ聞こえない。
・重度難聴(90デシベル以上) :耳元で話しても聞こえない。
ただし、高度難聴以上のレベルでなくても突発性難聴と診断されることはありますし、聞こえにくさには個人差があります。高音だけ聞こえなくなるケースもあるのですが、普通の会話は聞き取れるので、突発性難聴だと気付くのに時間がかかってしまいます。
――後遺症が残る場合もあるとのことですが、後遺症とは具体的にどのような症状ですか?
難聴や耳鳴りです。耳鳴りだと頭のなかで「キーン」という音がずっと鳴り続けるので、つらいと感じる患者さんは多いですね。
――突発性難聴になる人はどれくらいいるのでしょうか?
2012年度に岩手県、愛知県、愛媛県の3県で行われた調査では、人口10万人あたりで年間60.9人が発症していたと報告されています。10代から50代では女性に多く、80代や90歳以上だと男性に多かったとのことです。※ 突発性難聴は若い人でも発症しますし、小学生にもみられます。誰にでも起こる可能性がある病気です。
※ 中島務. 突発性難聴の疫学. 耳鼻咽喉科・頭頸部外科, 87(8), 558-563, 2015.
突発性難聴が起こる原因は何? 予防法はある?
――そもそも、突発性難聴は何が原因で発症するのでしょうか?
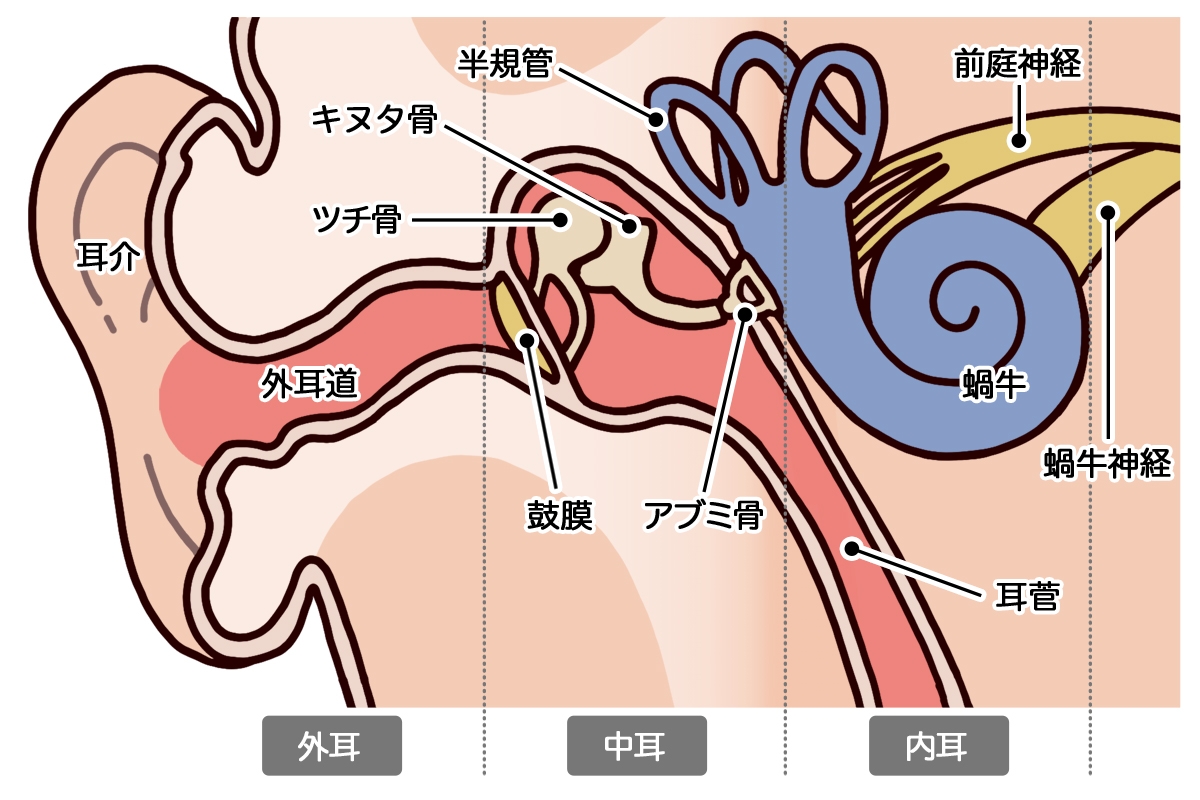
音を感じ取って脳に伝達する有毛細胞が傷つき、壊れることで起こります。内耳の内部にある有毛細胞がなぜ壊れるのか、はっきりとした原因はわかっていませんが、ウイルス感染や血流障害が関連していると考えられています。
血流障害では、蝸牛(かぎゅう)にある小さな血管の流れが遮断されたり、出血したり、けいれんが起こったりします。糖尿病や動脈硬化などの生活習慣病になっている人は、内耳の血流障害が生じやすくなります。
――ストレスも発症に影響しますか?
直接的な原因ではありませんが、精神的なストレスとあわせて、疲労や睡眠不足などの肉体的ストレスが発症に影響する可能性はあります。
たとえば、仕事で大事なプレゼンを控えているとか、大きなプロジェクトをまとめなければいけないとか、そういったストレスを抱えているときに発症した患者さんもおられます。突発性難聴を発症した小学生のお子さんから、受験勉強が大変だったという話が出たりすることもありますね。
――突発性難聴は予防できるのでしょうか?
心身にストレスをかけない生活が、発症の予防につながることは考えられます。ストレスによってウイルスが再活性化したり、自律神経に影響して血流障害を起こしたりすることもありますから。
先ほどお伝えしたように、糖尿病や動脈硬化などの生活習慣病も発症のリスクを高めるので、そうした病気の予防や治療も大切です。ただ、突発性難聴の原因がはっきりとわかっていない現在、厳密には予防法といえるものはありません。
1週間以内に治療を開始しても、改善するのは6割程度
――突発性難聴はどのようにして診断されるのでしょうか?
「突然の発症」「高度感音難聴」「原因不明」の3つを満たしていることが診断の基準となります。感音難聴とは、内耳より中枢側に障害が出ることで起こる、治りにくい難聴のことです。問診や聴力検査のほか、MRIなどを使って診断されます。そうした検査を通して、突発性難聴と似た症状をもつ病気と見分ける必要がありますし、糖尿病や動脈硬化などの生活習慣病をもっていないかどうかも調べます。
――突発性難聴と似た病気とはどんな病気ですか?
突発性難聴は、次のような病気との区別が必要です。
突発性難聴との区別が必要な病気
| 病名 | 概要 | 主な症状 |
|---|---|---|
| メニエール病 | めまい発作を繰り返す。 | 回転性のめまい、難聴、耳鳴り |
| 急性低音障害型感音難聴 | 突然、低音が聞こえにくくなる。繰り返すとメニエール病に移行することも。 | 耳閉感、低音の耳鳴り、低音の聞こえにくさ |
| 急性音響障害 | 大きな音にさらされることで起こる。 | 耳閉感、聞こえにくさ、耳鳴り |
| 外リンパ瘻 | 「外リンパ」と呼ばれる液体が内耳から中耳に漏れ出すことで起こる。 | 聞こえにくさ、耳鳴り、めまい、平衡障害 |
| 聴神経腫瘍 | 聴神経にできる腫瘍。多くは良性。進行すると顔面神経麻痺などが起こる。 | 腫瘍がある耳の聴力低下、耳鳴り、めまい、顔面神経麻痺、歩行障害 |
| ムンプス難聴 | おたふくかぜの原因ともなる、ムンプスウイルスの感染によって生じる。 | 片耳の高度感音難聴、片耳の聾(全く聞こえない状態) |
| 内耳梅毒 | 梅毒によって起こる内耳障害をいう。 | 進行性の感音難聴、めまい、耳鳴り、平衡障害 |
外リンパ瘻のように、早期の区別が必要な病気もあれば、メニエール病のように、治療を進めるなかで繰り返し発作があるかを確認したうえで、突発性難聴と見分ける病気もあります。
――もし治療が遅れるとどうなりますか?
悪化したり改善したりすることはなく、症状が固定されて後遺症が残ってしまいます。発症したら、できるだけ早く治療を開始しなければなりません。1週間を過ぎると、治る確率がかなり低くなってしまいます。ちなみに、1週間以内に治療を開始したとしても、改善するのは6割程度です。そのうち、完全に治るのは3割程度だといわれています。
――1週間以内に治療を開始すれば大丈夫、というわけではないんですね。
そうですね。3~4割程度の患者さんに難聴や耳鳴りといった後遺症が残ります。耳鳴りが続くと生活に支障をきたしますし、突発性難聴はなかなか厳しい病気なのです。
海外では人工内耳を埋め込む手術が行われることもありますが、日本では両耳の高度難聴でなければ健康保険の適用外となります。つまり、片耳に起こる突発性難聴は適用外です。手術費用がかなり高額になりますので、突発性難聴で人工内耳の手術を受けるのは、いまの段階では現実的ではありません。
――では、実際にどのような治療が行われるのですか?
副腎皮質ステロイド薬の内服や点滴が中心です。患者さんの状態に合わせて、ビタミンB12製剤や血管拡張剤、代謝促進薬などを用いることもあります。治療で改善が期待できるのは発症から1週間、遅くとも2週間以内です。
欧米では、糖尿病や高血圧などで副腎皮質ステロイドを全身に使えない場合や、効果が出なかった場合に、鼓膜に小さな穴を開けて副腎皮質ステロイドを流す治療法がとられることもあります。ただし、その治療効果についてはまだ評価が分かれていますし、日本ではあまり実施されていません。
――突発性難聴の症状が出たら、どの科を受診すればいいですか?
突発性難聴を扱っている耳鼻咽喉科を受診してください。純音聴力検査により、片耳に高度難聴を発症していることをまず確認します。夜中に発症した場合は、救急での対応は難しいでしょうし、めまいがあると移動も大変なので、翌朝まで待って受診してもいいでしょう。
――突発性難聴では早期治療が非常に重要なのですね。
そうですね。早く治療を始めたからといって必ず改善されるとは限りませんが、発症後1週間を経過すると、後遺症が残る可能性が高くなってしまいます。基本的に後遺症はずっと残りますので、発症したらすぐに受診して適切な治療を受けてください。
(終わり)
取材・文:藤田 幸恵
イラスト:九月タロウ
企画・編集:人間編集部
この記事をシェア











